In der suchtmedizinischen Versorgung bleibt die Weiterentwicklung pharmakologischer Optionen ein zentrales Thema – auch im Hinblick auf praktische Fragen der Anwendung, Adhärenz und Sicherheit im Versorgungsalltag.
In Deutschland sind über 160.000 Menschen opioidabhängig.[1] Die Folgen der Abhängigkeit sind für Betroffene und ihre Angehörigen weitreichend und mit erheblicher somatischer sowie psychiatrischer Komorbidität und erhöhter Mortalität verbunden. Mit einer geeigneten Substitutionstherapie können sich wirksame Auswege eröffnen. Derzeit erhalten rund 78.800 Patient:innen in Deutschland eine Substitutionstherapie. Die Opioidagonistentherapie (OAT) mit Methadon, Levomethadon oder Buprenorphin stellt die pharmakologische Standardtherapie der Opioidabhängigkeit dar.[2]
Buprenorphin ist seit vielen Jahren ein etablierter Wirkstoff in der Behandlung der Opioidabhängigkeit.[3] Der partielle μ-Opioidrezeptor-Agonist mit hoher Rezeptoraffinität[4] und einem „Ceiling-Effekt“ hinsichtlich der Atemdepression[5] weist ein günstiges Sicherheitsprofil, insbesondere im Vergleich zu Vollagonisten, auf[6] [7]. Neben sublingualen Mono- und Kombinationspräparaten (mit Naloxon) sowie Depotformulierungen wurde mit der Zulassung von Espranor® im Juli 2024[8] in Deutschland das Anwendungsspektrum um Buprenorphin als Lyophilisat zum Einnehmen erweitert.
Ein aktueller Übersichtsartikel mit dem Titel „Buprenorphine Oral Lyophilisate for Treatment of Opioid Use Disorder: Pharmacology and Clinical Efficacy“ fasst die bislang verfügbare pharmakologische und klinische Evidenz zu dieser Darreichungsform zusammen und ordnet Buprenorphin als Lyophilisat zum Einnehmen in das bestehende Spektrum der Opioidagonistentherapie ein. Die Autor:innen bewerten die neue Darreichungsform dabei als pharmakologisch plausible Weiterentwicklung etablierter Buprenorphin Präparate.
Im Mittelpunkt der pharmakologischen Betrachtung stehen die galenischen Eigenschaften der neuen Formulierung. Hervorgehoben wird insbesondere die rasche Desintegration auf der Zunge und die daraus resultierende schnellere Wirkstoffaufnahme im Vergleich zu konventionellen sublingualen Tabletten. Die bisher vorliegenden pharmakokinetischen Daten zeigen eine initial höhere systemische Buprenorphin-Exposition bei vergleichbarer Bildung des aktiven Metaboliten Norbuprenorphin. Klinisch relevante Unterschiede hinsichtlich Wirksamkeit, Retention oder Entzugssymptomatik ergaben sich in den verfügbaren Studien jedoch nicht.
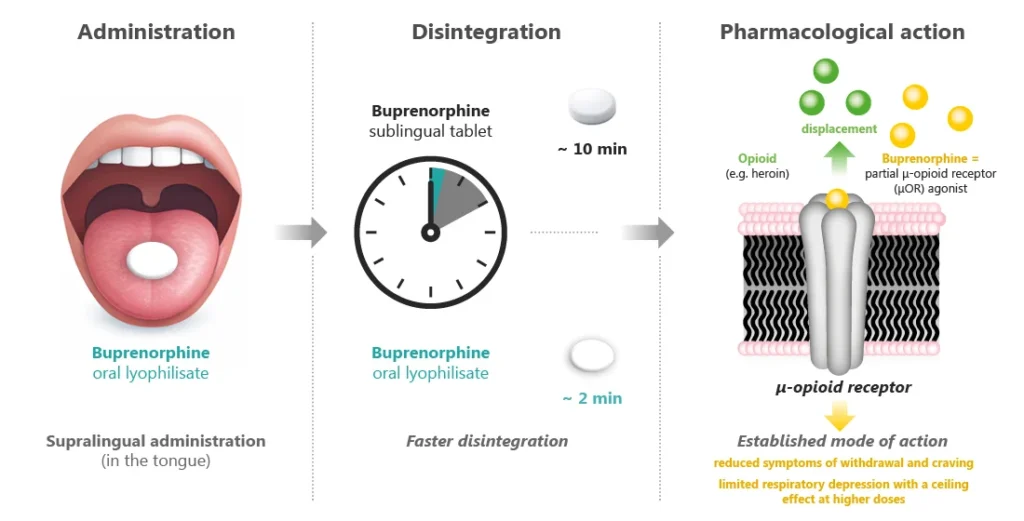
Abbildung: Buprenorphin als Lyophilisat zum Einnehmen: galenische Besonderheit mit rascher Desintegration bei etabliertem Wirkmechanismus als partieller μ-Opioidrezeptor-Agonist[9].
Das Sicherheitsprofil entspricht dem der bekannten Buprenorphin Formulierungen. Schwere unerwünschte Ereignisse oder neue sicherheitsrelevante Signale wurden in den bislang publizierten Untersuchungen nicht berichtet.
Ein wesentlicher potenzieller Vorteil wird in der praktischen Handhabung gesehen: Die rasche Desintegration kann in überwachten Settings die Dauer der beaufsichtigten Einnahme verkürzen und organisatorische Abläufe in Ambulanzen, Apotheken oder im Justizvollzug erleichtern.
Gleichzeitig betonen die Autor:innen die noch begrenzte Datenlage. Die Evidenz beruht bislang auf wenigen klinischen Studien mit relativ kleinen Stichproben sowie ergänzenden pharmakokinetischen Untersuchungen. Langfristige, methodisch robuste Head-to-Head-Studien und Real-World-Daten werden als notwendig erachtet, um die klinische Positionierung dieser Darreichungsform innerhalb der OAT abschließend zu definieren.
Der vollständige Artikel „Buprenorphine Oral Lyophilisate for Treatment of Opioid Use Disorder: Pharmacology and Clinical Efficacy“ ist hier abrufbar.
Das Substitutionsregister der Bundesopiumstelle im Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) dient als bundesweites Überwachungsinstrument zur Erfassung des Verschreibungsverhaltens von Substitutionsmitteln bei opioidabhängigen Patient:innen in Deutschland. Ziel ist die frühzeitige Unterbindung von Mehrfachverschreibungen und die Kontrolle suchtmedizinischer Qualifikationen der substituierenden Ärzt:innen sowie die Bereitstellung statistischer Auswertungen. Die Berichte zum Substitutionsregister erscheinen jährlich. Der aktuelle Bericht 2026 berücksichtigt Daten bis zum Stichtag 01. Juli 2025.[1]
Rückläufige Patientenzahlen, weniger Ärzt:innen: Trends und Herausforderungen der Substitutionsversorgung
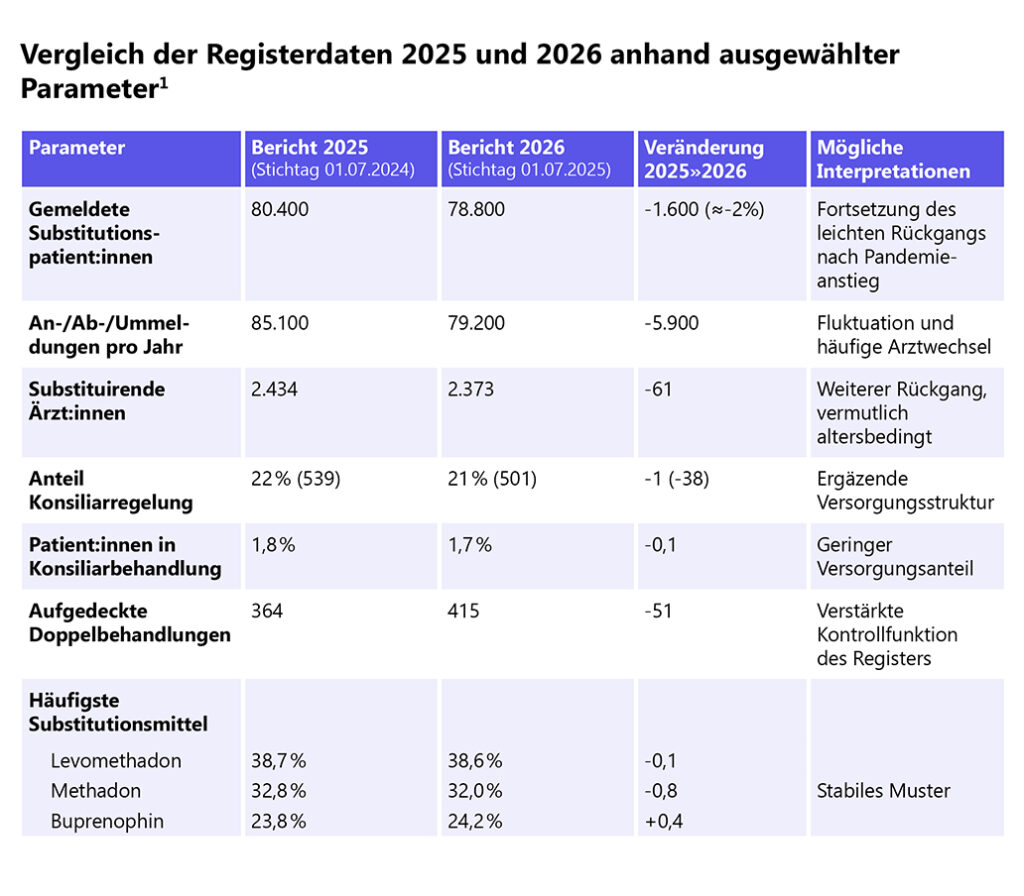
In Deutschland sind über 160.000 Menschen opioidabhängig.[2] Die Folgen der Abhängigkeit sind für Betroffene und ihre Angehörigen weitreichend. Mit einer geeigneten Substitutionstherapie können sich wirksame Auswege für Betroffene öffnen. Im Bericht 2025 wurde für den Stichtag 1. Juli 2024 eine Gesamtzahl von rund 80.400 Substitutionspatient:innen ausgewiesen. Der Bericht 2026 zeigt dagegen einen weiteren Rückgang: Für den 1. Juli 2025 werden 78.800 Patient:innen gemeldet. Damit setzt sich der bereits 2025 beschriebene Trend einer leichten Abnahme nach dem pandemiebedingten Anstieg der Jahre 2020–2023 fort. Auffällig ist zudem die weiterhin hohe Dynamik im Register: Für 2025 wurden 79.200 An-, Ab- oder Ummeldungen dokumentiert (2024: 85.100).[1]
Auch die Zahl der aktiv substituierenden Ärzt:innen ist rückläufig. Während der Bericht 2025 noch 2.434 substituierende Ärzt:innen auswies, werden im aktuellen Folgebericht nur noch 2.373 Ärzt:innen gemeldet. Langfristig zeigt sich damit ein kontinuierlicher Rückgang seit Beginn der Pandemie. Der Bericht 2026 nennt als mögliche Ursachen insbesondere altersbedingtes Ausscheiden und Nachwuchsprobleme. Die Versorgung konzentriert sich zudem stärker: Rund 14 % der Ärzt:innen betreuen die Hälfte aller Patient:innen, was auf eine zunehmende Zentralisierung spezialisierter Versorgungsstrukturen hinweist. Die Konsiliarregelung bleibt relevant: 21 % der Ärzt:innen nutzten 2025 dieses Modell, behandelten jedoch nur 1,7 % der Patient:innen Damit bleibt sie ein ergänzendes, aber quantitativ begrenztes Instrument. [1]
Relevanz der Registerkontrolle und Qualitätssicherung
Eine Besonderheit des aktuellen Berichts 2026 ist die deutliche Zunahme aufgedeckter Mehrfachbehandlungen: 415 Doppelbehandlungen wurden bundesweit identifiziert und beendet (Bericht 2025: 364). Gegenüber dem Jahr 2020 entspricht dies nahezu einer Verdopplung und unterstreicht die wachsende Bedeutung des Registers als Kontrollinstrument zur Missbrauchsprävention.[1]
Kontinuität beim Einsatz der Substitutionsmittel
Die Wirkstoffverteilung zeigt Kontinuität: Levomethadon (38,6 %) und Methadon (32,0 %) dominieren weiterhin, während Buprenorphin stabil bei etwa 24 % liegt (Abb.1). In 2020 hat Levomethadon erstmals den Anteil an Methadon überschritten. Auch 2025 war Levomethadon führend (38,7 %) und dieser Trend verstetigt sich.[1]
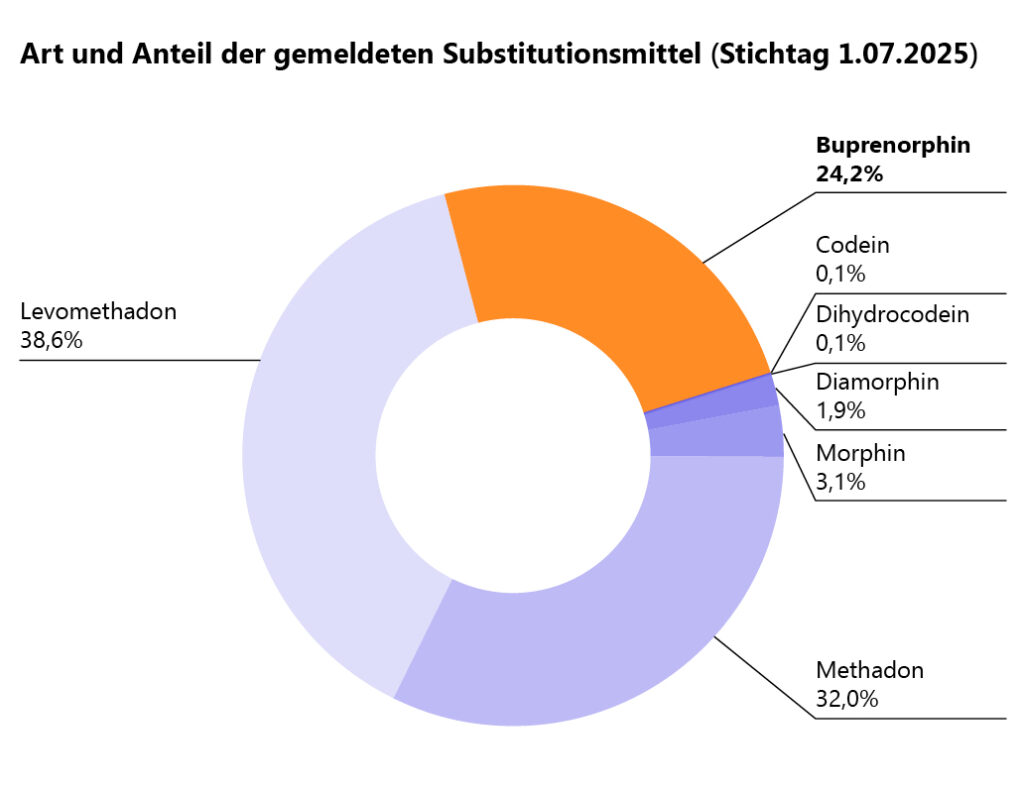
Abb. 1: Art und Anteil der gemeldeten Substitutionsmittel (Stichtag 01.07.2025)[1]
Besonders hervorzuheben ist die Diamorphin-Substitution: 2025 wurden 1.520 Patient:innen in 18 Einrichtungen behandelt (1,9 % aller Patient:innen). Zudem traten 2025 regulatorische Anpassungen der Zugangsvoraussetzungen für die Substitutionsbehandlung einer schweren Opioidabhängigkeit mit Diamorphin in Kraft, die den Zugang erleichtern könnten. Dies stellt im Vergleich zum Vorjahr eine relevante strukturelle Neuerung dar und könnte sich in den nächsten Jahren auch auf die Entwicklung der Zahlen auswirken.[1]
Vergleich der Registerdaten 2025 und 2026 – auf einen Blick
Zusammenfassend zeigt der Vergleich eine moderate Reduktion sowohl der Patientenzahlen als auch der Ärzteschaft, begleitet von einer stärkeren Konzentration der Versorgung, stabilen pharmakotherapeutischen Mustern und einer intensivierten Registerfunktion zur Vermeidung von Doppelbehandlungen (Tab 1). Insgesamt bleibt das Versorgungssystem stabil, steht jedoch vor Herausforderungen hinsichtlich ärztlicher Kapazitäten und regionaler Verteilung.
Tab. 1: Vergleich der Registerdaten 2025 und 2026 anhand ausgewählter Parameter[1]
Die sichere Antikoagulation von Patienten während der extrakorporalen Hämodialyse ist nach wie vor ein Thema mit hoher klinischer Relevanz.
Über Patientenkomplikationen und technische Herausforderungen: PD Dr. Peter Benöhr vom Klinikum in Fulda spricht in dieser Folge über den Umgang mit Komplikationen bei der Nierenersatztherapie und über die Rolle der Antikoagulation.
Wenn Immunsystem und Gerinnung kollidieren: Praktische Strategien für die Intensivmedizin
Univ.-Prof. Dr. Dietmar Fries gibt in diesem Live-Webinar einen wissenschaftlich fundierten Einblick in aktuelle Erkenntnisse sowie praxiserprobte Lösungsansätze zur Antikoagulation in der Intensivmedizin. Die Veranstaltung richtet sich an medizinisches Fachpersonal, das evidenzbasierte Strategien für den klinischen Alltag vertiefen möchte. Das Webinar ist für 2 CME-Punkte akkreditiert – sichern Sie sich Ihre Fortbildungspunkte und melden Sie sich jetzt an. Wir freuen uns auf Ihre Teilnahme.
Termin: 10. März 2026
Uhrzeit: 17:00–18:00 Uhr
Format: Online-Webinar (Zoom)
Hier geht es zur Anmeldung: https://inside.ethypharm.de/webinar-anmeldung/fries/
Hier geht es zum On-Demand-Webinar: https://inside.ethypharm.de/webinar-wenn-immunsystem-und-gerinnung-kollidieren-praktischestrategien-fur-die-intensivmedizin-aufzeichnung/
Detaillierte visuelle Erläuterungen der Wirkweise von Argatroban.
Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von HubSpot. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Hubspot Meetings. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen