In der suchtmedizinischen Versorgung bleibt die Weiterentwicklung pharmakologischer Optionen ein zentrales Thema – auch im Hinblick auf praktische Fragen der Anwendung, Adhärenz und Sicherheit im Versorgungsalltag.
In Deutschland sind über 160.000 Menschen opioidabhängig.[1] Die Folgen der Abhängigkeit sind für Betroffene und ihre Angehörigen weitreichend und mit erheblicher somatischer sowie psychiatrischer Komorbidität und erhöhter Mortalität verbunden. Mit einer geeigneten Substitutionstherapie können sich wirksame Auswege eröffnen. Derzeit erhalten rund 78.800 Patient:innen in Deutschland eine Substitutionstherapie. Die Opioidagonistentherapie (OAT) mit Methadon, Levomethadon oder Buprenorphin stellt die pharmakologische Standardtherapie der Opioidabhängigkeit dar.[2]
Buprenorphin ist seit vielen Jahren ein etablierter Wirkstoff in der Behandlung der Opioidabhängigkeit.[3] Der partielle μ-Opioidrezeptor-Agonist mit hoher Rezeptoraffinität[4] und einem „Ceiling-Effekt“ hinsichtlich der Atemdepression[5] weist ein günstiges Sicherheitsprofil, insbesondere im Vergleich zu Vollagonisten, auf[6] [7]. Neben sublingualen Mono- und Kombinationspräparaten (mit Naloxon) sowie Depotformulierungen wurde mit der Zulassung von Espranor® im Juli 2024[8] in Deutschland das Anwendungsspektrum um Buprenorphin als Lyophilisat zum Einnehmen erweitert.
Ein aktueller Übersichtsartikel mit dem Titel „Buprenorphine Oral Lyophilisate for Treatment of Opioid Use Disorder: Pharmacology and Clinical Efficacy“ fasst die bislang verfügbare pharmakologische und klinische Evidenz zu dieser Darreichungsform zusammen und ordnet Buprenorphin als Lyophilisat zum Einnehmen in das bestehende Spektrum der Opioidagonistentherapie ein. Die Autor:innen bewerten die neue Darreichungsform dabei als pharmakologisch plausible Weiterentwicklung etablierter Buprenorphin Präparate.
Im Mittelpunkt der pharmakologischen Betrachtung stehen die galenischen Eigenschaften der neuen Formulierung. Hervorgehoben wird insbesondere die rasche Desintegration auf der Zunge und die daraus resultierende schnellere Wirkstoffaufnahme im Vergleich zu konventionellen sublingualen Tabletten. Die bisher vorliegenden pharmakokinetischen Daten zeigen eine initial höhere systemische Buprenorphin-Exposition bei vergleichbarer Bildung des aktiven Metaboliten Norbuprenorphin. Klinisch relevante Unterschiede hinsichtlich Wirksamkeit, Retention oder Entzugssymptomatik ergaben sich in den verfügbaren Studien jedoch nicht.
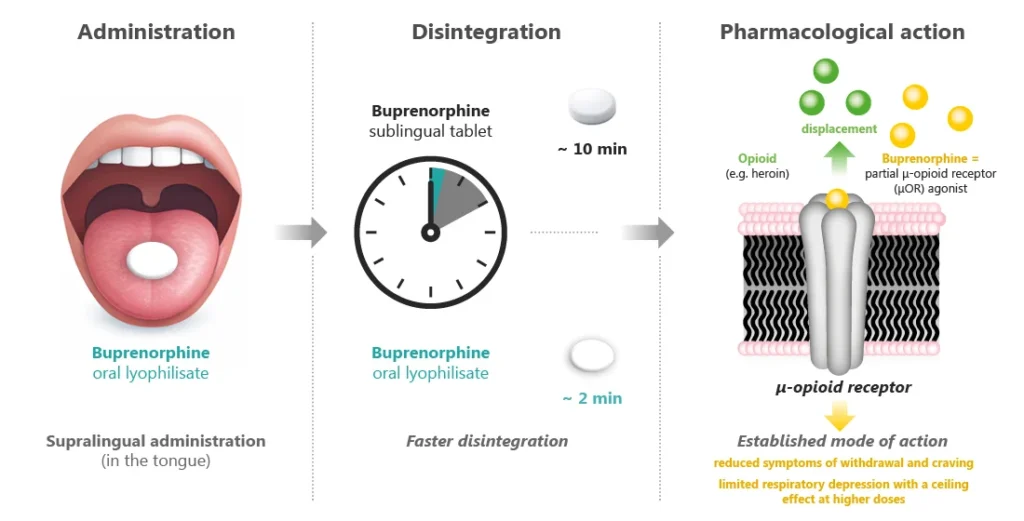
Abbildung: Buprenorphin als Lyophilisat zum Einnehmen: galenische Besonderheit mit rascher Desintegration bei etabliertem Wirkmechanismus als partieller μ-Opioidrezeptor-Agonist[9].
Das Sicherheitsprofil entspricht dem der bekannten Buprenorphin Formulierungen. Schwere unerwünschte Ereignisse oder neue sicherheitsrelevante Signale wurden in den bislang publizierten Untersuchungen nicht berichtet.
Ein wesentlicher potenzieller Vorteil wird in der praktischen Handhabung gesehen: Die rasche Desintegration kann in überwachten Settings die Dauer der beaufsichtigten Einnahme verkürzen und organisatorische Abläufe in Ambulanzen, Apotheken oder im Justizvollzug erleichtern.
Gleichzeitig betonen die Autor:innen die noch begrenzte Datenlage. Die Evidenz beruht bislang auf wenigen klinischen Studien mit relativ kleinen Stichproben sowie ergänzenden pharmakokinetischen Untersuchungen. Langfristige, methodisch robuste Head-to-Head-Studien und Real-World-Daten werden als notwendig erachtet, um die klinische Positionierung dieser Darreichungsform innerhalb der OAT abschließend zu definieren.
Der vollständige Artikel „Buprenorphine Oral Lyophilisate for Treatment of Opioid Use Disorder: Pharmacology and Clinical Efficacy“ ist hier abrufbar.
Das Substitutionsregister der Bundesopiumstelle im Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) dient als bundesweites Überwachungsinstrument zur Erfassung des Verschreibungsverhaltens von Substitutionsmitteln bei opioidabhängigen Patient:innen in Deutschland. Ziel ist die frühzeitige Unterbindung von Mehrfachverschreibungen und die Kontrolle suchtmedizinischer Qualifikationen der substituierenden Ärzt:innen sowie die Bereitstellung statistischer Auswertungen. Die Berichte zum Substitutionsregister erscheinen jährlich. Der aktuelle Bericht 2026 berücksichtigt Daten bis zum Stichtag 01. Juli 2025.[1]
Rückläufige Patientenzahlen, weniger Ärzt:innen: Trends und Herausforderungen der Substitutionsversorgung
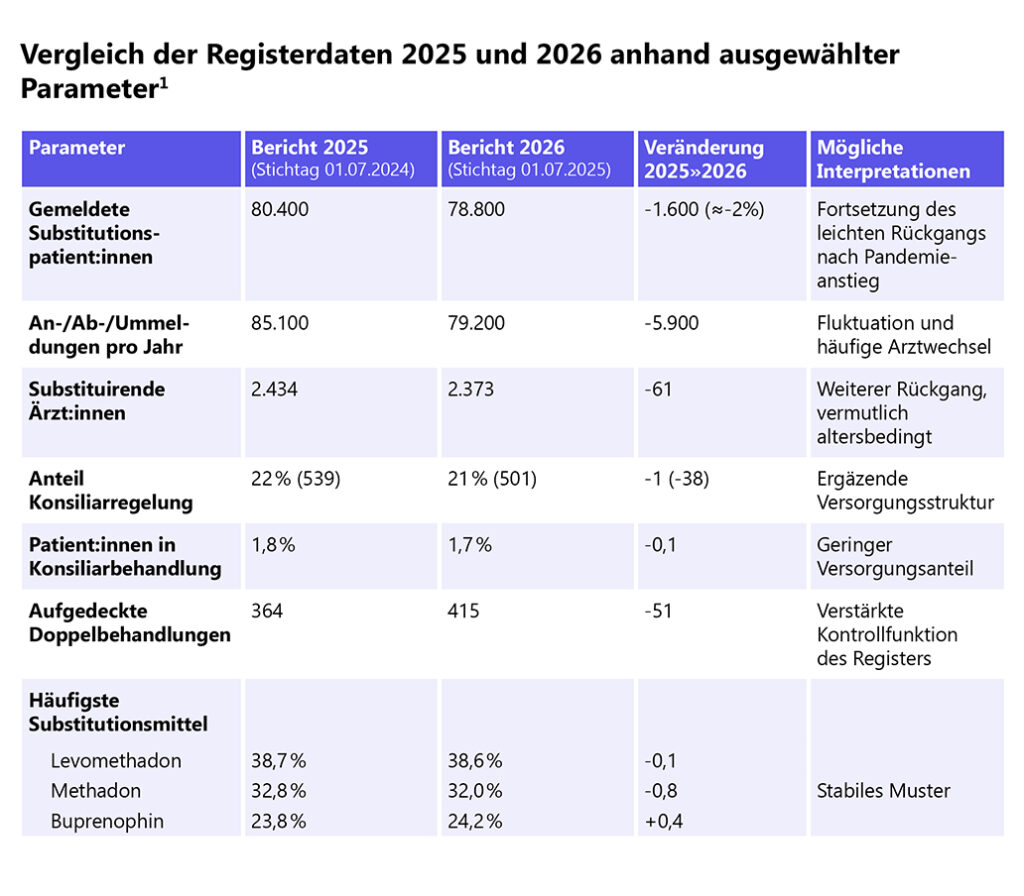
In Deutschland sind über 160.000 Menschen opioidabhängig.[2] Die Folgen der Abhängigkeit sind für Betroffene und ihre Angehörigen weitreichend. Mit einer geeigneten Substitutionstherapie können sich wirksame Auswege für Betroffene öffnen. Im Bericht 2025 wurde für den Stichtag 1. Juli 2024 eine Gesamtzahl von rund 80.400 Substitutionspatient:innen ausgewiesen. Der Bericht 2026 zeigt dagegen einen weiteren Rückgang: Für den 1. Juli 2025 werden 78.800 Patient:innen gemeldet. Damit setzt sich der bereits 2025 beschriebene Trend einer leichten Abnahme nach dem pandemiebedingten Anstieg der Jahre 2020–2023 fort. Auffällig ist zudem die weiterhin hohe Dynamik im Register: Für 2025 wurden 79.200 An-, Ab- oder Ummeldungen dokumentiert (2024: 85.100).[1]
Auch die Zahl der aktiv substituierenden Ärzt:innen ist rückläufig. Während der Bericht 2025 noch 2.434 substituierende Ärzt:innen auswies, werden im aktuellen Folgebericht nur noch 2.373 Ärzt:innen gemeldet. Langfristig zeigt sich damit ein kontinuierlicher Rückgang seit Beginn der Pandemie. Der Bericht 2026 nennt als mögliche Ursachen insbesondere altersbedingtes Ausscheiden und Nachwuchsprobleme. Die Versorgung konzentriert sich zudem stärker: Rund 14 % der Ärzt:innen betreuen die Hälfte aller Patient:innen, was auf eine zunehmende Zentralisierung spezialisierter Versorgungsstrukturen hinweist. Die Konsiliarregelung bleibt relevant: 21 % der Ärzt:innen nutzten 2025 dieses Modell, behandelten jedoch nur 1,7 % der Patient:innen Damit bleibt sie ein ergänzendes, aber quantitativ begrenztes Instrument. [1]
Relevanz der Registerkontrolle und Qualitätssicherung
Eine Besonderheit des aktuellen Berichts 2026 ist die deutliche Zunahme aufgedeckter Mehrfachbehandlungen: 415 Doppelbehandlungen wurden bundesweit identifiziert und beendet (Bericht 2025: 364). Gegenüber dem Jahr 2020 entspricht dies nahezu einer Verdopplung und unterstreicht die wachsende Bedeutung des Registers als Kontrollinstrument zur Missbrauchsprävention.[1]
Kontinuität beim Einsatz der Substitutionsmittel
Die Wirkstoffverteilung zeigt Kontinuität: Levomethadon (38,6 %) und Methadon (32,0 %) dominieren weiterhin, während Buprenorphin stabil bei etwa 24 % liegt (Abb.1). In 2020 hat Levomethadon erstmals den Anteil an Methadon überschritten. Auch 2025 war Levomethadon führend (38,7 %) und dieser Trend verstetigt sich.[1]
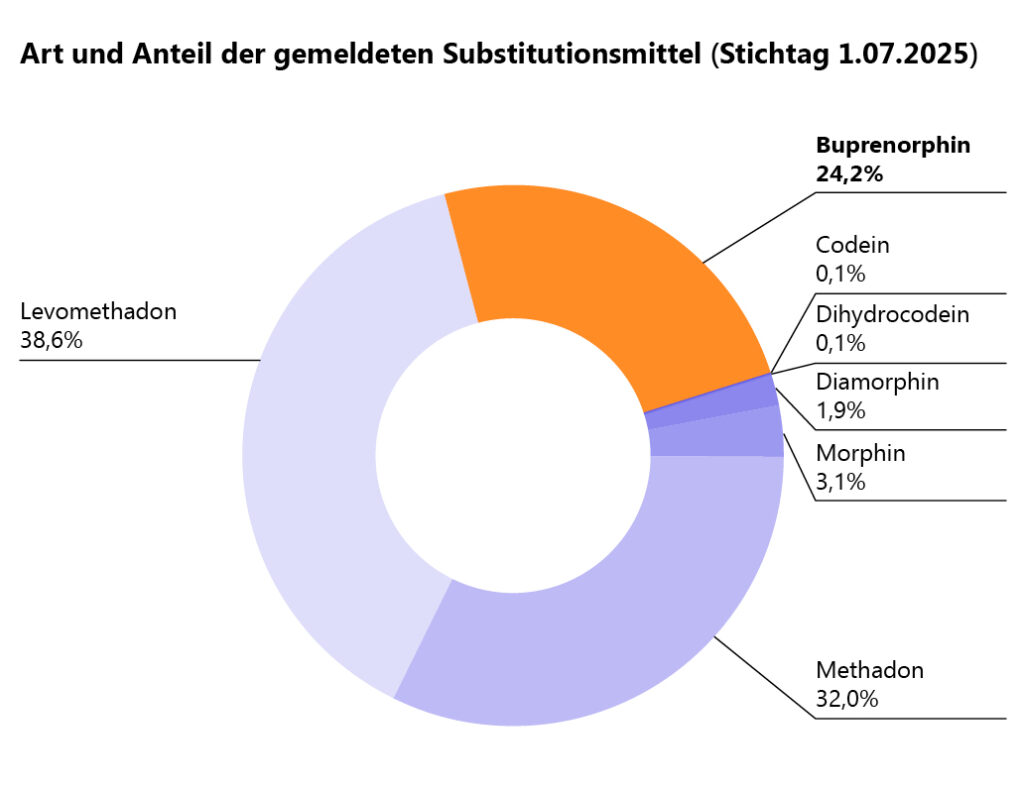
Abb. 1: Art und Anteil der gemeldeten Substitutionsmittel (Stichtag 01.07.2025)[1]
Besonders hervorzuheben ist die Diamorphin-Substitution: 2025 wurden 1.520 Patient:innen in 18 Einrichtungen behandelt (1,9 % aller Patient:innen). Zudem traten 2025 regulatorische Anpassungen der Zugangsvoraussetzungen für die Substitutionsbehandlung einer schweren Opioidabhängigkeit mit Diamorphin in Kraft, die den Zugang erleichtern könnten. Dies stellt im Vergleich zum Vorjahr eine relevante strukturelle Neuerung dar und könnte sich in den nächsten Jahren auch auf die Entwicklung der Zahlen auswirken.[1]
Vergleich der Registerdaten 2025 und 2026 – auf einen Blick
Zusammenfassend zeigt der Vergleich eine moderate Reduktion sowohl der Patientenzahlen als auch der Ärzteschaft, begleitet von einer stärkeren Konzentration der Versorgung, stabilen pharmakotherapeutischen Mustern und einer intensivierten Registerfunktion zur Vermeidung von Doppelbehandlungen (Tab 1). Insgesamt bleibt das Versorgungssystem stabil, steht jedoch vor Herausforderungen hinsichtlich ärztlicher Kapazitäten und regionaler Verteilung.
Tab. 1: Vergleich der Registerdaten 2025 und 2026 anhand ausgewählter Parameter[1]
Als Betäubungsmittel (BTM) unterliegen Substitutionsmittel strengen rechtlichen Vorgaben, sodass schon kleine Formfehler ein Rezept ungültig machen können. Hinzu kommen umfangreiche Dokumentationspflichten und regelmäßig angepasste Rahmenbedingungen. Die Referentin Dr. Dina Kottke, Geschäftsführerin von SubstiCare und approbierte Apothekerin, vermittelte in unserer neuen Fortbildung mit dem Titel: Korrekte Verschreibung nach BtMVV — worauf muss ich achten? praxisnahes Wissen zu Substitutionsmitteln, rechtlichen Vorgaben und praktischen Hinweisen zur korrekten Verschreibung.
Nach einer kurzen Vorstellung von SubstiCare gab Dr. Kottke zunächst einen Überblick über die aktuell wichtigsten in der Suchtversorgung eingesetzten Wirkstoffe der Opioid-Agonisten-Therapie. Neben Methadon und Levomethadon, erläuterte sie die vielseitigen Darreichungsformen von Buprenorphin und erklärte die Wirkweise von Buprenorphin/Naloxon sowie retardiertem Morphin.
Was ist bei der Verschreibung nach BtMVV zu beachten?
Ein zentraler Teil des Webinars widmete sich der Verschreibungspraxis von Betäubungsmitteln. Das BTM-Rezept gilt als „Königsklasse“, da es besonders strengen Anforderungen unterliegt: Es besteht aus drei Teilen (Durchschlag für die Arztpraxis, ein Teil für die Apotheke, ein Abrechnungsbeleg für die Krankenkasse), ist 7+1 Tage gültig und erfordert exakte Angaben zu Patientendaten, Dosierung und Sonderkennzeichen (S, Substitution; ST, Take-Home-Verschreibung). Fehler führen schnell zur Ungültigkeit. Zudem schreibt §17 BtMG eine lückenlose Dokumentation von Beständen und Abgaben vor. Dr. Kottke stellte in ihrem Vortrag einige Beispiele vor und erläuterte anhand dieser wichtige Punkte, die es beim Ausfüllen von BTM-Rezepten und der Dokumentation von Zugängen, Abgaben und Beständen zu beachten gilt.
Welche rechtlichen Neuerungen gibt es in der Verschreibung von Substitutionsmitteln?
Zum Abschluss gab Dr. Kottke einen kurzen Überblick über aktuelle Neuerungen der Rechtslage, welche die Verschreibung von Substitutionsmittel betreffen:
Das Webinar bot kompakte, praxisnahe Informationen zur Substitutionstherapie, rechtlichen Vorgaben und pharmakologischem Hintergrund von Substitutionsmitteln. Dr. Kottke betonte die Bedeutung von sorgfältiger Dokumentation und patientenzentrierter Versorgung. Die Fortbildung ist mit 2 CME-Punkten zertifiziert und als On-Demand-Video mit anschließender Lernleistungskontrolle hier auf unserer Fortbildungsplattform Ethypharm insiders verfügbar.
Schauen Sie gleich rein! Hier geht’s zum Video
„Veränderung ist ein Prozess“
Norman Zipplies
Herr Zipplies, Sie arbeiten seit vielen Jahren in der psychosozialen Betreuung von Substituierten. Warum ist diese Begleitung neben der medikamentösen Behandlung so entscheidend?
Norman Zipplies: Die Substitution hat klare Ziele: körperliche und psychische Stabilisierung, Distanzierung von der Drogenszene und eine Reduktion von Risiken und Delinquenz. Aber Medikamente allein reichen nicht. Viele Patientinnen und Patienten bringen schwere Belastungen mit – traumatische Erfahrungen, psychische Begleiterkrankungen, soziale Isolation, Arbeitslosigkeit oder prekäre Wohnsituationen. Die psychosoziale Begleitbetreuung (PSB) bietet hier Orientierung, Unterstützung im Alltag und vor allem Beziehung. Sie schafft einen Raum, in dem Menschen lernen können, sich selbstwirksam zu erleben.
Welche konkreten Angebote umfasst die PSB?
Norman Zipplies: Das Spektrum ist breit. Wir führen Beratungsgespräche mit Betroffenen und Angehörigen, bieten Krisenintervention, unterstützen bei behördlichen Angelegenheiten oder bei der Wohnungssuche. Wir vermitteln in weiterführende Hilfen – sei es Entgiftung, Rehabilitation oder stationäre Therapie. Manche Patientinnen und Patienten brauchen eine Art „Sekretärin oder Sekretär“ – eine Person, die sie im Kontakt mit Einrichtungen wie dem Jobcenter oder den Stadtwerken unterstützt – andere jemanden, der zuhört, Mut macht oder einfach da ist. Manchmal geht es sogar um Seelsorge oder Sterbebegleitung. Entscheidend ist, flexibel auf die jeweilige Lebenslage zu reagieren.
Wie erleben Sie die Zusammenarbeit mit substituierenden Ärztinnen und Ärzten?
Norman Zipplies: Sie ist zentral. Nur im regelmäßigen Austausch lassen sich Rückfälle, steigender Beikonsum oder auch eine geplante Dosisreduktion gemeinsam begleiten. Ärztinnen bzw. Ärzte und psychosoziale Fachkräfte ergänzen sich: Die Ärztin bzw. der Arzt stabilisiert pharmakologisch, wir unterstützen psychosozial. Studien zeigen, dass diese Kombination einer rein medikamentösen Substitutionstherapie überlegen ist. Wichtig ist aber auch: Eine Substitutionsbehandlung darf nicht verweigert werden, wenn jemand die PSB nicht wahrnimmt – außer bei Diamorphin, wo in den ersten sechs Monaten psychosoziale Betreuung verpflichtend ist.
Viele Patientinnen und Patienten scheitern mehrfach an Veränderungsprozessen. Sie arbeiten mit dem „Transtheoretischen Modell“ von Prochaska und DiClemente. Wie hilft es Ihnen im Alltag?
Norman Zipplies: Dieses Modell beschreibt, dass eine Verhaltensänderung nicht linear, sondern in Phasen, verläuft. Wir unterscheiden fünf Stadien:
Dieses Modell verdeutlicht: Rückfälle sind kein Scheitern, sondern Teil des Prozesses. Wer das versteht, bleibt empathisch und kann sowohl fordernd als auch fördernd agieren.
Was ist Ihr persönliches Anliegen in der Arbeit mit Substituierten?
Norman Zipplies: Es geht mir darum, Menschen in ihrer Eigenverantwortung zu stärken und ihre Ressourcen sichtbar zu machen. Viele erleben sich seit Jahren als „defizitär“ oder stigmatisiert. PSB bedeutet, Wertschätzung zu geben, Vertrauen zu schaffen und Perspektiven zu eröffnen. Ärztinnen und Ärzte können hier eine Schlüsselrolle spielen, indem sie die psychosoziale Begleitung aktiv ansprechen und als gleichwertigen Bestandteil der Behandlung vermitteln. Denn nur wenn pharmakologische und psychosoziale Ansätze zusammenspielen, eröffnen sich echte Chancen für nachhaltige Veränderung.
Was wünschen Sie sich für die Zukunft?
Norman Zipplies: Mehr gegenseitiges Verständnis zwischen den Professionen – und den Mut, die Behandlung konsequent patientenzentriert zu denken. Veränderung ist ein Prozess. Wenn wir diesen Weg gemeinsam gehen, haben unsere Patientinnen und Patienten die besten Chancen, wieder Vertrauen in sich selbst und ihre Zukunft zu gewinnen.
Wir danken Ihnen für das Gespräch.
Seit Juli 2024 ist Espranor® – Buprenorphin als schnelllösliches Lyophilisat zum Einnehmen – auf dem Markt. Welche Bedeutung hat die Zulassung von Espranor® für Ihre Arbeit als substituierender Arzt?
Christoph Abel: Ich habe die Zulassung von Espranor® sehr begrüßt – vor allem, weil das Präparat die tägliche Vergabe in der Praxis spürbar erleichtert. Die Anwendung ist unkompliziert, der Kontrollaufwand reduziert sich deutlich, und auch mit Blick auf die Sicherheit bringt Espranor® klare Vorteile. Es handelt sich zwar nicht um einen neuen Wirkstoff, aber das Handling ist deutlich einfacher – auch im Vergleich zu anderen Darreichungsformen, die eine schnellere Auflösung versprochen haben, aber mit denen wir in der Praxis keine guten Erfahrungen gemacht haben.
Es zeigt sich aber auch: Nicht alle Patienten akzeptieren Espranor® gleichermaßen. So wird von Patienten, die von einer anderen Praxis zu uns wechseln oder die über einen längeren Zeitraum ein anderes Präparat erhalten haben, manchmal der Geschmack angesprochen.
Wesentlich bleibt das Vertrauensverhältnis zwischen Arzt und Patient. Wenn dieses gegeben ist und die Behandlung auf Augenhöhe stattfindet, funktioniert Espranor® sehr gut – auch bei komplexeren Ausgangssituationen. So haben wir bei einem Patienten mit Oxycodon-Missbrauch mit der Einstellung auf Espranor® sehr gute Erfahrungen gemacht.
Auch in der Substitutionsbehandlung in der Justizvollzugsanstalt halte ich Espranor® für gut einsetzbar, vor allem wegen des geringen Aufwands bei der Vergabe. Einige Patienten wechseln später jedoch zurück zu Levomethadon, weil sie mit dem klareren Gefühl und der nicht so stark sedierenden Wirkung von Buprenorphin nicht zurechtkommen.
Wie schätzen Sie die Auswirkungen von Espranor® auf die Versorgungslandschaft in der substitutionsgestützten Behandlung Opioidabhängiger ein? Hat das Medikament spezifische Veränderungen in der Organisation der Versorgung, den Behandlungsansätzen oder der Akzeptanz bei Patientinnen und Patienten bewirkt?
Christoph Abel: Substitutionspatienten sind für mich eine der dankbarsten Patientengruppen. Hier lässt sich gut gemeinsam arbeiten, und man kann unmittelbar erleben, wie eine tragfähige Arzt/Patient-Beziehung entsteht – und was sie therapeutisch bewirken kann. In diesem Zusammenhang ist das konkrete Präparat oft zweitrangig.
Die Wahl des Substitutionsmittels sollte sich primär an der klinischen Situation und an der Lebensrealität der Patienten orientieren – das Handling kann einen Einfluss darauf haben, ist in der Wahl des Substituts aber sekundär. Wichtig für mich ist, gemeinsam ein Konzept zu erarbeiten und auf dieser Grundlage dann das passende Substitut zu wählen.
Viele Patienten wünschen sich eine sedierende Wirkung – dann ist Methadon oder Levomethadon das Mittel der Wahl. Anders verhält es sich, wenn unter Methadon Nebenwirkungen auftreten oder dieser Wirkstoff aus anderen Gründen nicht eingesetzt werden soll. Dann kann Buprenorphin – und damit auch Espranor® – eine Alternative sein. Die Entscheidung sollte stets patientenorientiert und an den individuellen Bedarf angepasst erfolgen. In dieser Situation spielen immer auch der Beikonsum und dessen Reduzierung eine große Rolle.
Aus organisatorischer Sicht bietet Espranor® Vorteile: Die Vergabe ist zeiteffizient, die Lagerung unkompliziert. Generell stellen jedoch in der Substitutionsmedizin strukturelle und regulatorische Hürden – etwa Dokumentationspflichten oder die Komplexität der Abrechnung – nach wie vor eine Herausforderung dar und könnten manche Kolleginnen und Kollegen von einer Substitutionsbehandlung abhalten. Das ist bedauerlich.
„Espranor® erleichtert die Vergabe spürbar.“
Christoph Abel
Sie setzen Espranor® seit dem Zeitpunkt der Marktzulassung ein. Wie haben Sie und Ihr Team die Einführung des Medikaments erlebt? Gab es Herausforderungen oder Besonderheiten bei der Implementierung?
Christoph Abel: Ich bin erstmals im Rahmen des Interdisziplinären Kongresses für Suchtmedizin in München auf Espranor® aufmerksam geworden und habe das Präparat anschließend direkt in meiner Praxis eingeführt. Die ersten Anwendungen verliefen etwas holprig: Wir haben das Lyophilisat zunächst direkt aus dem Blister auf die Zunge der Patienten appliziert. Das wurde von den Patienten als unangenehm empfunden und war auch für das Praxispersonal wenig praktikabel.
Inzwischen haben wir den Ablauf optimiert: Das Praxispersonal entfernt die Folie, übergibt den offenen Blister, und der Patient legt das Lyophilisat direkt aus dem Blister selbst auf die Zunge. Der Einnahmevorgang wird dabei beobachtet. Diese Vorgehensweise hat sich bewährt und gewährleistet eine sichere Anwendungskontrolle – was Espranor® bei uns zu einem sehr wertgeschätzten Produkt macht.
Welche praktischen Erfahrungen haben Sie und Ihr Team bisher mit Espranor® gesammelt, insbesondere in Bezug auf die Handhabung, den Vergabeaufwand, die Wirkung oder Nebenwirkungen?
Christoph Abel: Unsere bisherigen Erfahrungen mit Espranor® sind insgesamt positiv. In Bezug auf Wirkung und Nebenwirkungsprofil unterscheidet sich das Präparat nicht wesentlich von anderen Buprenorphin-haltigen Substitutionsmitteln.
Vereinzelt äußern Patienten Unzufriedenheit mit dem Geschmack. Diese Rückmeldungen sind meist subjektiv geprägt – etwa durch Aussagen wie „Minze ist nicht mein Geschmack“. Ähnliche Reaktionen kennen wir auch bei anderen Präparaten („Orange mag ich nicht“). In solchen Situationen ist es wichtig, genau hinzuhören: Geht es tatsächlich um den Geschmack – oder steckt etwas anderes dahinter?
Ein Patient hob die verkürzte Beobachtungszeit nach der Einnahme von Espranor® als besonders positiv hervor. Ihn hatte das Gefühl gestört, nach der Vergabe „herumsitzen“ zu müssen – gleichzeitig wollte er auf Buprenorphin eingestellt bleiben. In diesem Fall konnte Espranor® die Abläufe deutlich vereinfachen. Die reduzierte Kontrollzeit wurde von ihm als klarer Vorteil empfunden.
Welche Patientin bzw. welcher Patient kann von Espranor® in der Substitutionstherapie besonders profitieren?
Christoph Abel: Grundsätzlich profitieren alle Patienten, bei denen eine Einstellung auf Buprenorphin möglich ist. In unserer Praxis gelingt das bei etwa 20 Prozent der Substituierten.
Die Umstellung auf Espranor® erfolgt anhand eines klaren Schemas, das sich gut umsetzen lässt. Besonders geeignet ist das Präparat für Menschen, die eine klare, nicht-sedierende Wirkung wünschen, z. B. weil sie im Berufsleben stark eingebunden sind. Wichtig ist aber immer eine individuelle, bedürfnisorientierte Indikationsstellung.
Sie haben eingangs die Justizvollzugsmedizin angesprochen. In England wird das Präparat sehr häufig in Haftanstalten eingesetzt. Könnten Sie sich eine Substitution mit Espranor® in Haftanstalten oder im Rahmen der Haftentlassung auch in Deutschland vorstellen?
Christoph Abel: Ich betreue die Substitution einer Außenstelle im offenen Strafvollzug einer Haftanstalt und habe in diesem Rahmen bereits vielfältige Erfahrungen gesammelt. Die meisten Patienten sind dort initial auf Polamidon eingestellt. Ein Wechsel ist grundsätzlich möglich – und wird auch häufiger gewünscht.
Buprenorphin-Depots werden mittlerweile häufiger eingesetzt, das hängt allerdings stark von den Strukturen der jeweiligen Justizvollzugsanstalt ab. Hier zeigt sich, wie unterschiedlich die Versorgung in Deutschland organisiert ist.
Espranor® könnte dabei helfen, Buprenorphin breiter verfügbar zu machen. Die sichere und schnelle Vergabe ist ein klarer Vorteil im Haftkontext. Espranor® wäre somit eine gute Ergänzung – insbesondere für Patienten, die kein Depotpräparat möchten.
Wir bedanken uns für das Gespräch, Herr Abel.
Zur Person
Christoph Abel ist Internist mit langjähriger Erfahrung in der hausärztlichen Versorgung und leitet eine akademische Lehrpraxis im Rahmen des Modellstudiengangs der Universität Bielefeld. Seit Ende der 1990er-Jahren engagiert er sich in der suchtmedizinischen Versorgung. Was ihn an diesem Bereich besonders fasziniert, ist die Notwendigkeit, medizinisches Wissen mit einem ganzheitlichen Verständnis für die Lebenssituation seiner Patientinnen und Patienten zu verbinden. Besonders schätzt er die Möglichkeit, Menschen in die Lage zu versetzen, selbst Entscheidungen zu treffen und aktiv an ihrer Stabilisierung mitzuwirken.
Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von HubSpot. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Hubspot Meetings. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen